Por Gladys Stagno | “Lo empezamos a notar hace más o menos un año, pero últimamente es llamativo que casi todas las chicas vienen con sífilis. Tienen entre 13 y 16 años. Cuando llegan se les hace un chequeo general y ahí aparece”. La percepción de Gladys Madeddu, directora de la Comunidad Terapéutica El Palomar, de Lomas de Zamora -que trabaja con niños y niñas con problemas de consumo- se corresponde con las estadísticas.
Según el último boletín sobre infecciones de transmisión sexual del ex Ministerio de Salud, durante los últimos años -en todo el mundo y en especial en América latina y el Caribe-, se ha observado un aumento en la incidencia de las infecciones de transmisión sexual (ITS), con un claro predominio de la sífilis por sobre las demás.
“Nos llegan muchas chicas chiquitas con problemas graves. Llegan con sífilis avanzadas, a tal punto que alguna tuvo que pasar por el quirófano porque los chancros eran muy grandes”, relata Madeddu, directora de la Comunidad Terapéutica El Palomar.
A diferencia de otras ITS, la sífilis no se manifiesta inmediatamente. Tras un período de incubación de entre dos y seis semanas, suelen aparecer úlceras en la piel (chancros), que a menudo son indoloras y se ubican en la zona genital o en la boca. Como en la mujer muchas veces quedan ocultas, es frecuente que las infectadas no noten su existencia. El contacto con el chancro propaga la infección.
Luego, las úlceras se curan solas pero la infección continúa y, con el tiempo, se manifiesta a través de manchas rojas en el cuerpo, dolores de cabeza, malestar general. En su etapa final –que puede ocurrir años después del momento de la infección- ataca al sistema nervioso central.
“Nos llegan muchas chicas chiquitas con problemas graves. Llegan con sífilis avanzadas, a tal punto que alguna tuvo que pasar por el quirófano porque los chancros eran muy grandes”, relata Madedu.
Los datos oficiales hablan de que la tasa de casos reportados en varones y mujeres jóvenes y adultos en la Argentina se ha triplicado entre 2013 y 2017: pasó de 11,7 a 35,2 por 100 mil habitantes. Lo mismo ocurre con la sífilis congénita, es decir aquella que se transmite de la madre infectada a su bebé a través de la placenta, en el embarazo, o durante el parto. En las pruebas de rutina que se les realizan a las embarazadas, la infección por sífilis pasó del 2% al 3,2% en ese mismo período de tiempo.
Pablo Albaneses es pediatra en el Hospital Tornú y parte del ex programa Cuidarse en Salud. “Las enfermedades de clínica solapadas, como la sífilis, a veces sólo aparecen en chequeos. Pero, culturalmente, en la Argentina el chequeo no existe y cuando lo querés hacer los hospitales no tienen turnos –cuenta-. Está pasando con los embarazos, donde las embarazadas no pueden realizarse los controles regulares porque no consiguen turno. Cuando comparás embarazo controlado con no controlado, el riesgo de enfermedades en el segundo aumenta exponencialmente. Una de ellas es la sífilis congénita”.
En las pruebas de rutina que se les realizan a las embarazadas, la infección por sífilis pasó del 2% al 3,2% de 2013 a 2017.
En 2017 (último dato disponible), la región Centro y el NEA son las que presentaron las tasas más altas de sífilis congénita, con 1,9 y 1,7 niños cada mil nacidos vivos respectivamente, seguidas del NOA (1,6), el Sur (1,5) y Cuyo (0,5). Las provincias patagónicas son las que dieron el salto más alto en este período: pasaron de 0,5 en 2013 a 1,5 en 2017.
“Si decís que tenés pareja estable, no te hacen el análisis”
En lo que refiere a los adultos, el informe indica que todos los grupos etarios se ven afectados por las ITS, pero la mayor tasa de muertes por estas infecciones se manifiesta en la población sexualmente más activa. En este sentido, los adolescentes son altamente vulnerables, así como las personas privadas de la libertad y en situación de calle.
Sin embargo, en otras poblaciones la sífilis puede no aparecer gracias a los prejuicios médicos. “No todos los y las profesionales de la salud les ofrecen a las personas hacerse rastreo de sífilis cuando van a los controles, y eso tiene que ver con los preconceptos. Si la persona dice que tiene pareja estable, no le piden ni sífilis, ni hepatitis, ni HIV. Si es de clase media, tampoco. Sin embargo, es una mala práctica asumir que tener pareja estable implica no poder contagiarse una infección”, explica Charo Blasco, médica generalista que trabaja en la Villa 31 de la Ciudad de Buenos Aires.
“Hay un plan presidencial de prevención del embarazo no intencional en la adolescencia (plan ENIA), pero no trabaja casi nada con infecciones de transmisión sexual. Desde 2015 no se imprime folletería, ni manuales. Si no tenés materiales para poder entregar, también se te dificulta informar”, sostiene Blasco.
Tampoco abunda la información sobre las formas de prevención. Madeddu sostiene que “en el área de ginecología de los hospitales se hace hincapié en el cuidado en relación a los embarazos no deseados, pero no en el cuidado de enfermedades de transmisión sexual. De hecho, las chicas vienen con implantes (anticonceptivos) colocados. Es una reducción del daño: va a seguir en la calle, se va a seguir drogando, pero no va a quedar embarazada”.
Blasco confirma que “no hay mucha prevención y promoción, ni de sífilis ni de ninguna otra cuestión. Hay un plan presidencial de prevención del embarazo no intencional, pero no trabaja casi nada con infecciones de transmisión sexual. Desde 2015 no se imprime folletería, ni manuales. Si no tenés materiales para poder entregar, también se te dificulta informar”.
En el caso de la sífilis, la prevención consiste en la utilización de preservativo pero éste no tiene la efectividad que ofrece para otras ITS –dado que los chancros pueden no estar en el área cubierta por el látex-, así que también se recomiendan análisis de sangre anuales que, como vimos, no siempre se piden.
Más infecciones, más pobreza
Fue allá por los finales del siglo XV que la sífilis barrió Europa con tasas de mortalidad muy elevadas. Casi cinco siglos después, en 1943, el tratamiento con penicilina a los infectados produjo un punto de inflexión en la historia de la humanidad.
Pese a la efectividad y antigüedad del tratamiento, esta suerte de rebrote actual no tiene en el informe oficial mayores explicaciones. “En el último tercio del siglo XX, hubo un descenso permanente de la incidencia de sífilis, asociado a las medidas preventivas que se generalizaron con la epidemia del VIH. Sin embargo, en los últimos años se observa una tendencia en aumento. Las razones que explicarían este hecho incluyen cambios en las conductas sexuales, el uso de drogas de diseño y, sobre todo, la reducción de las medidas de protección en las relaciones sexuales –arriesga el ex Ministerio-. Este cambio de tendencias ha coincidido con la mejoría en el pronóstico de las personas con VIH tras la introducción del tratamiento antirretroviral de gran actividad (TARV), que parece haber llevado a una cierta ‘relajación’ en las medidas de prevención”.
Para Albaneses, se trata de una afirmación peligrosa. “Hay que tener cuidado con las especulaciones. ¿Cómo lo demostraron? ¿Qué investigación científica respalda esa especulación?», se pregunta.
Y agrega: «Lo que sí está demostrado es que muchas enfermedades infecciosas, como la tuberculosis o las de transmisión sexual, están asociadas al incremento de la pobreza. En los países desarrollados, la gente se muere mucho menos de ellas porque hay herramientas para prevenirlas, como vacunas; hay antibióticos para combatirlas; acceso fácil a la salud; formas de diagnóstico precoz y de tratamiento. Pero todavía en Latinoamérica se muere mucha gente de enfermedades que se pueden prevenir, tratar y curar. El aumento de los casos de sífilis es un reflejo del deterioro del sistema de salud y de la crisis social”.
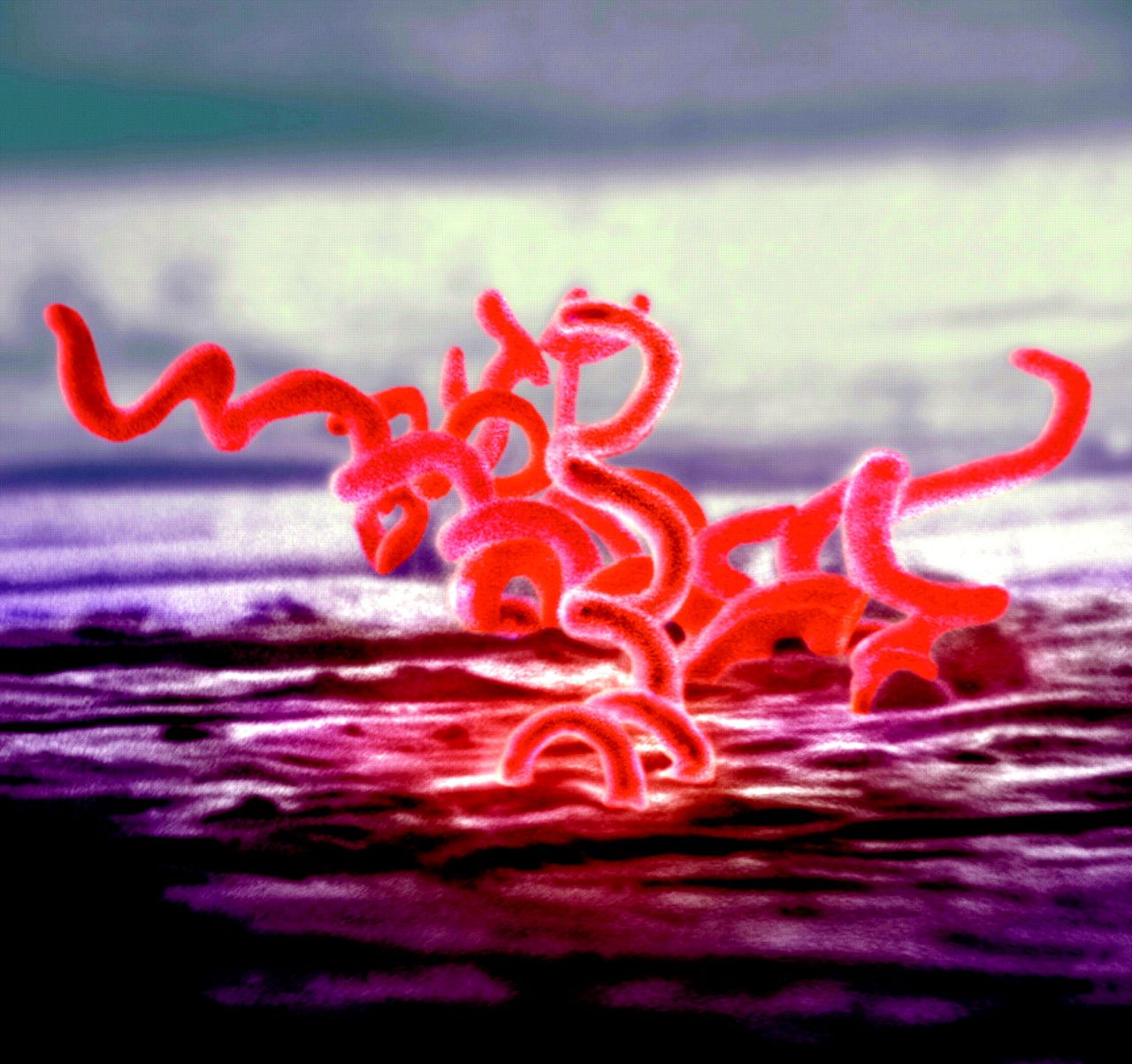
Imagen: Treponema pallidum, bacteria causante de la sífilis.